
Klinik für diagnostische und interventionelle Radiologie
Chefarzt Prof. Dr. Matthias Bollow
Augusta-Kranken-Anstalt gGmbH
Bergstraße 26 - 44791 Bochum
Tel.: 0234 / 517-2753

Klinik für diagnostische und interventionelle Radiologie
Chefarzt Prof. Dr. Matthias Bollow
Augusta-Kranken-Anstalt gGmbH
Bergstraße 26 - 44791 Bochum
Tel.: 0234 / 517-2753

Das Prostatakarzinom ist der häufigste bösartige Tumor des Mannes und die zweithäufigste Ursache für krebsbedingten Tod bei Männern. In den letzten zehn Jahren hat sich der Einsatz der sog. multiparametrischen Magnetresonanztomographie (mpMRT) zur Diagnose und Charakterisierung von klinisch signifikanten Prostatakarzinomen sowie zur Überwachung von Patienten mit klinisch nicht signifikanten Prostatakarzinomen erhöht. Da das Prostatakarzinom in frühen heilbaren Stadien keine klinischen Beschwerden verursacht wird es meist im Rahmen der urologischen Vorsorgeuntersuchung entdeckt. Bei Tumorverdacht ist eine Biopsie die einzige Methode, um den Tumor zu sichern. Mit der Weiterentwicklung der mpMRT der Prostata steht eine Bildgebung zu Verfügung, die wichtige Zusatzinformationen zur Aufdeckung und Lokalisation von klinisch signifikanten Prostatakarzinomen liefern kann.
Zur Objektivierung und Qualitätsverbesserung sowohl der MRT-Untersuchung als auch der Befunderstellung wurde mit dem „Prostate Imaging and Reporting System“ (PI-RADS) ein international anerkannter Standard entwickelt, durch welchen neben Minimalanforderungen an die Untersuchungsmethodik ein System zur einheitlichen Befunderstellung sowie konsistenten Befundkommunikation von Radiologen und Urologen zur Verfügung steht. Dieses PI-RADS wurde mehrfach verbessert und wird aktuell in seiner Version 2.1. angewendet.
Auffällige Herdbefunde in der mpMRT werden im Hinblick auf die Wahrscheinlichkeit für das Vorliegen eines klinisch signifikanten Prostatakarzinoms (csPCa) mittels einer 5-Punkte-Skala kategorisiert. Bei einem PI-RADS-Score von 1–2 ist ein Karzinom unwahrscheinlich, bei einem Score 4 wahrscheinlich und bei einem Score 5 sehr wahrscheinlich. Der Wert 3 wird für Befunde verwandt bei denen eine Unterscheidung nicht möglich ist.
Mit der MRT/Ultraschall Fusionsbiopsie steht in Zusammenarbeit zwischen der radiologischen und der urologischen Klinik eine Technologie zur Verfügung, die eine wesentlich präzisere Diagnostik beim Prostatakarzinom ermöglicht und in den meisten Fällen die Anzahl unnötiger Biopsien verringern kann.
Beispiel 1:
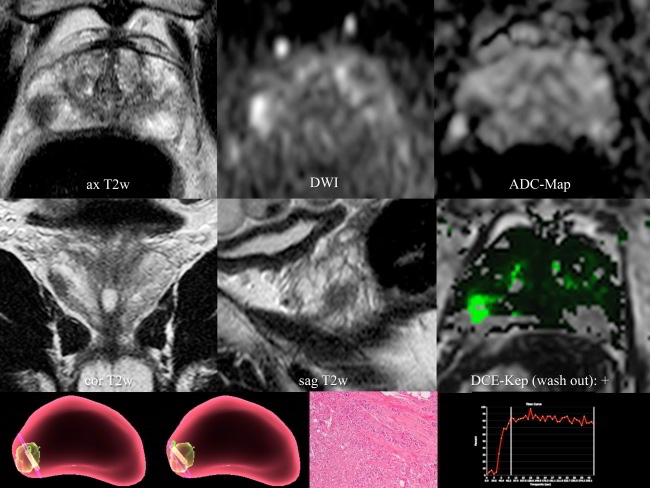
Ein 65-jähriger Mann mit einem PSA-Anstieg von 1,5 auf 4,52 ng/ml in 4 Jahren wurde zur mpMRI mit überwiesen. In einem axialen Bild der T2-gewichtete Sequenz (links oben) zeigte sich eine hypointense Läsion, die sich im posterolateralen Sektor der peripheren Zone in der Mitteldrüse befand. Die genaue Lokalisation ließ sich durch Bilder je einer koronaren (links zweite Spalte) und sagittalen (Mitte zweite Spalte) T2-gewichteten Sequenz in den drei Raumebenen zuordnen. Im axialen Bild einer diffusionsgewichteten Sequenz mit hohem B-Wert (Mitte oben) stellte sich diese Läsion hyperintens dar, auf der aus drei axialen EPI-Sequenzen errechneten ADC-Karte (rechts oben) kam die Läsion hypointens zur Darstellung, so dass bei einem sog. positiven Diffusionsfaktor (black and white) eine signifikante Diffusionsrestriktion vorlag. Aus einer zusätzlichen dynamischen Kontrastmittel (KM)-Untersuchung der Prostata ließen sich sog. DCE-KEP-Bilder (zweite Spalte rechts) mit einer Grünmarkierung der tumorverdächtigen Läsion errechnen, die Ausdruck eines sog. „Wash out-Phänomens“ waren. Der in einer ROI (region of interest) innerhalb der tumorverdächtigen Läsion ermittelte Signalintensitäts-Zeit-Verlauf (dritte Spalte rechts) bestätigte einen raschen und steilen Signalanstieg nach Kontrastmittelgabe (sog. „Wash In-Phänomen“) mit schnellem Erreichen eines sog. Peak Wertes (PE = „peak enhancement“ bzw. dem absolutem Höchstwert der KM-Anreicherung), aus welcher ein sog. Time to Peak-Wert (TTP = Zeit in Sekunden bis zum „peak enhancement“ in Prozent zur Ausgangs-Signalintensität) angegeben werden konnte. Das für bösartige Tumoren typische sog. „Wash-Out-Phänomen“ bezeichnet die prozentuale Kontrastmittelauswaschung der Läsion innerhalb eines Zeitintervalls von 180 Sekunden und stellt einen schnellen Signalabfall nach Erreichen des Peak Enhancements in der Plateauphase dar.
Der PI-RADS-Score der Gesamtläsion betrug damit 4 (basierend auf einer Größe von < 1,5 cm), dem Grad der eingeschränkten Diffusion und dem Nachweis eines eindeutigen pathologischen Kontrastmittel-Enhancements. Angesichts der hohen Wahrscheinlichkeit eines klinisch signifikanten Prostatakarzinoms (csPCa) in diesem Bereich, basierend auf dem PI-RADS-Score von 4, wurde eine weitere Bewertung mit der MRT-/US-Fusionsbiopsie empfohlen. MRI-/US Fusionsbiopsie-Bilder (dritte Spalte links) zeigten die rosa umrissene Prostata, die interessierende Läsion in Grün und zwei Positionen der Biopsie-Nadeln in Gelb als Bestätigungen der korrekten Nadelplatzierungen innerhalb der MR-tomographisch verdächtigten Läsion. Die MRT-US-Fusionsbiopsie ergab histologisch (dritte Spalte Mitte) einen sog. Gleason-Summen-Score von 4 + 4 = 8 mit einem hohen Tumorgrading (G3) ohne Zeichen einer perineuralen Infiltration (Pn0). Dieser Fall zeigte den Wert der mp MRT und die Rolle der MRI-/US-Fusionsbiopsie bei der genauen Klassifizierung von Prostatakarzinomen.
Beispiel 2:
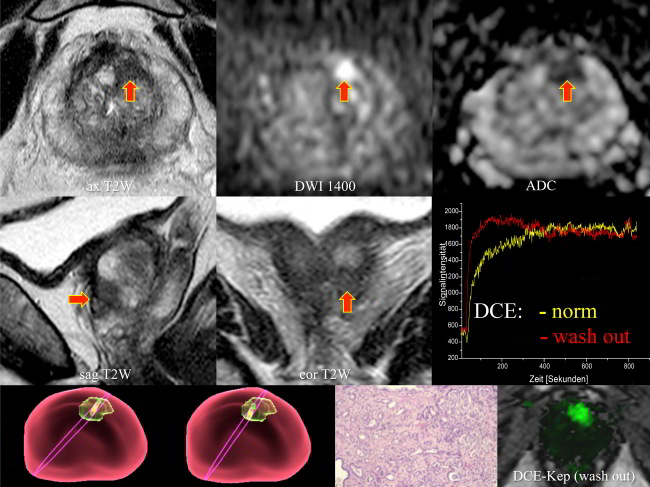
Ein 64-jähriger Mann mit PSA-Anstieg von 4,96 ng/ml auf 6,45 ng/ml in 4 Monaten wurde zur mpMRI mit überwiesen. In einem axialen Bild der T2-gewichtete Sequenz (links oben) zeigte sich eine 12 x 9 mm messende hypointense und unscharf begrenzte Läsion (rote Pfeile) in der anterioren fibromuskulären Stromazone „AFS“, deren genaue Lokalisation sich durch T2-gewichteten Bilder je einer koronaren (links zweite Spalte) und sagittalen (Mitte zweite Spalte) Sequenz in den drei Raumebenen zuordnen ließ. Im axialen Bild einer diffusionsgewichteten Sequenz mit hohem B-Wert (Mitte oben) stellte sich diese Läsion hyperintens dar, auf der aus drei axialen diffusionsgewichteten EPI-Sequenzen errechneten ADC-Karte (rechts oben) war die Läsion hypointens, so dass ein sog. positiver Diffusionsfaktor (black and white) mit einer signifikanten Diffusionsrestriktion resultierte. Aus einer zusätzlichen dynamischen Kontrastmittel (KM)-Untersuchung der Prostata ließen sich sog. DCE-KEP-Bilder (dritte Spalte rechts) mit einer Grünmarkierung der tumorverdächtigen Läsion in der AFS errechnen, die Ausdruck eines sog. „Wash out-Phänomens“ waren. Der in einer ROI (region of interest) innerhalb der tumorverdächtigen Läsion ermittelte rote Signalintensitäts-Zeit-Verlauf (dritte Spalte rechts) bestätigte einen raschen und steilen Signalanstieg nach Kontrastmittelgabe (sog. „Wash In-Phänomen“) mit einem schnellen Signalabfall nach Erreichen des Peak Enhancements in der Plateauphase (sog. „Wash Out-Phänomen“), während eine in der peripheren Zone rechts platzierte ROI einen kontinuierlichen Signalintensitäts-Zeitverlauf (gelbe Kurve) und damit normales Prostatagewebe darstellte.
Der PI-RADS-Score der Gesamtläsion betrug damit 4 (basierend auf einer Größe von < 1,5 cm), dem Grad der Diffusionsrestriktion und dem Nachweis eines eindeutigen pathologischen Kontrastmittel-Enhancements. Angesichts der hohen Wahrscheinlichkeit eines klinisch signifikanten Prostatakarzinoms (csPCa) in diesem Bereich, basierend auf dem PI-RADS-Score von 4, wurde eine weitere Bewertung mit der MRT-/US-Fusionsbiopsie empfohlen. MRI-/US Fusionsbiopsie-Bilder (dritte Spalte links) zeigten die rosa umrissene Prostata, die interessierende Läsion in Grün und zwei Positionen der Biopsie-Nadeln in Gelb als Bestätigungen der korrekten Nadelplatzierungen innerhalb der MR-tomographisch verdächtigten Läsion. Die MRT-US-Fusionsbiopsie ergab histologisch (dritte Spalte Mitte) ein mittelgradig diffenziertes mikroazinäres Adenokarzinom G2 Pn0 mit einem Gleason-Sore 7a = 3 (80%) + 4 (20%) ohne neuroendokrine Differenzierung. Auch dieser Fall konnte den Wert der mp MRT und die Rolle der MRI-/US-Fusionsbiopsie bei der genauen Klassifizierung und Lokalisation von Prostatakarzinomen untermauern.